劃痕性蕁麻疹可能由皮膚敏感、機械刺激、感染因素、自身免疫異常、藥物反應等原因引起,可通過抗組胺治療、避免搔抓、局部冷敷、免疫調節、病因排查等方式緩解。
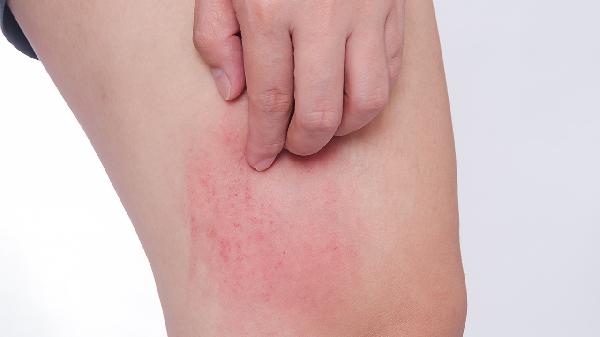
1、皮膚敏感
部分人群皮膚屏障功能較弱,輕微摩擦或壓力即可導致肥大細胞釋放組胺,表現為皮膚劃痕后出現條索狀風團。這類情況通常與遺傳體質相關,日常需減少衣物摩擦,避免使用粗糙清潔工具,洗澡水溫不宜過高。可選用溫和無刺激的保濕劑修復皮膚屏障。
2、機械刺激
腰帶、手表等物品長期壓迫皮膚,或搔抓、拍打等物理刺激可直接激活皮膚感覺神經末梢,引發局部血管擴張和水腫反應。建議穿著寬松棉質衣物,修剪指甲避免無意識搔抓,發作時可用冷毛巾濕敷減輕瘙癢。機械性蕁麻疹癥狀多在刺激停止后數小時消退。
3、感染因素
鏈球菌感染、幽門螺桿菌定植等慢性感染可能改變機體免疫狀態,誘發皮膚異常反應。患者可能伴有反復咽喉痛、胃部不適等癥狀。需通過血常規、呼氣試驗等檢查明確感染源,針對性使用抗生素治療原發病后,皮膚劃痕癥狀常可緩解。
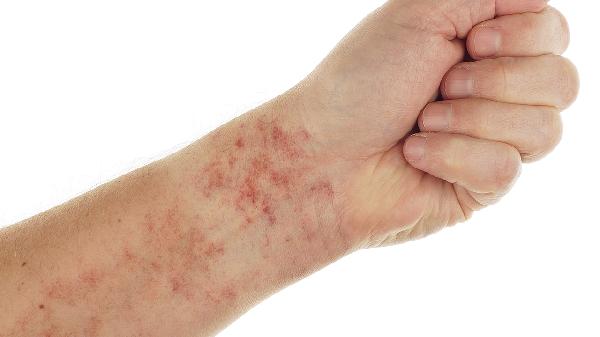
4、自身免疫異常
甲狀腺功能亢進、系統性紅斑狼瘡等疾病可能導致免疫球蛋白E異常增高,使皮膚對機械刺激的反應閾值降低。這類患者通常伴有基礎疾病的典型表現,需檢測甲狀腺抗體、抗核抗體等指標。控制原發病后,可配合使用奧馬珠單抗等生物制劑改善癥狀。
5、藥物反應
青霉素、阿司匹林等藥物可能作為半抗原與皮膚蛋白結合,誘發遲發型超敏反應。若癥狀出現在用藥后1-2周,需及時停藥觀察。嚴重者可短期使用地塞米松注射液控制急性發作,慢性病例建議更換為氯雷他定等二代抗組胺藥維持治療。
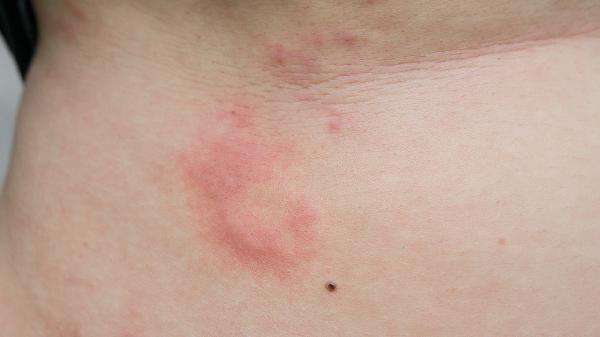
劃痕性蕁麻疹患者應保持規律作息,避免飲酒及進食辛辣刺激食物。洗澡時選用pH值中性的沐浴露,擦干身體時用毛巾輕拍而非揉搓。記錄每日飲食接觸物有助于發現潛在誘因。癥狀持續超過6周或伴有呼吸困難等全身反應時,需盡早就醫排查慢性蕁麻疹或其他系統性疾病。急性發作期可遵醫囑使用鹽酸左西替利嗪片、依巴斯汀片等抗組胺藥物,但須避免長期自行服用糖皮質激素。